
Af Eva Lydeking, ernæringsterapeut
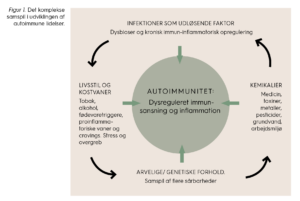
Det medfødte immunsystem er nøglen til at holde den rette balance mellem immunsystemets forskellige afdelinger og dermed afgørende i forhold til, om der ”dannes mønstre” af overreaktion over for mad og miljø, fx allergi, intolerancer, kemiske følsomheder. Eller om der opretholdes en almindelig fungerende tolerance i forhold til mad og miljø, eller der udvikles hyper destruktion i forhold til egne celler og væv, som man ser ved autoimmunitet. Forskningen har taget fart de seneste ca. 10 år i forhold til at kortlægge sammenhænge mellem immun-dysfunktioner og genetiske forhold, miljøbelastninger som metaller, kemikalier og medicin samt livsstil og madvaner i forhold til tarmfloraens sammensætning, funktion og styring af immunforsvarets kompetence.
Autoimmune sygdomme
Autoimmune sygdomme findes i mange sværhedsgrader og manifesterer sig i mange organer, se tabel 1 for et udvalg. Autoimmune reaktioner er generelt kroniske og påvirker helbredet hos anslået 300-400.000 personer i Danmark, svarende til fem til syv pct. af befolkningen, men det er meget varierende, hvor alvorlige de er, og man kan efter min erfaring påvirke forløbet ved ændringer i livsstil, kostvaner mm.

Autoimmune sygdomme er for nogles vedkommende stærkt arvelige, såsom psoriasis, og der vil oftest være arvelige komponenter involveret. Omkring 25-30 pct. har eller udvikler flere autoimmune sygdomme sideløbende.
Tarmfloraen, mikrobiotaen
Tarmfloraens sammensætning er involveret i de fleste kroniske helbredsproblemer, herunder autoimmunitet. Det afgørende i forhold til tarmfloraens sammensætning og balancer mellem de forskellige hovedgrupper af bakterier er mest, hvordan immunsystemet opfatter mikrobiotaen, og hvad immunsystemet gør med den molekylære sansning i forhold til at producere pro- og antiinflammatoriske cytokiner, der er styringsfaktorer i de grundlæggende inflammations- og vævsdestruktionsprocesser.
Ændringer i mikrobiotaens sammensætning kan udløse både lokale og systemiske inflammationstilstande, fra tarmirritation stigende til mikrocolitis (der ikke defineres som autoimmun i sig selv) til de autoimmune tarmsygdomme Crohns sygdom og Colitis Ulcerosa, blødende tyktarmsbetændelse.
Systemiske inflammationstilstande med vævsdestruktion er alle de autoimmune lidelser, der berører organer og væv uden for mavetarmkanalen, fra leddegigt over psoriasis til neurologiske manifestationer.
Figur 1. Det komplekse samspil i udviklingen af autoimmune lidelser.
Forskning og autoimmunitet
Forskningen på området bruger ofte dyremodeller for at afklare mekanismer involveret i medvirkende årsager, beskyttende faktorer og for at udvikle behandlingsmodeller, der kan afprøves på mennesker.
- Normale bakterier fra tyndtarmen kan (når der er leaky gut) passere mellem tarmcellerne og trigge en autoimmun reaktion i andre væv
- Tarmfloraen kan påvirke antigen-specifikke T-celler til at producere cytokiner, der kan forværre inflammation eller dæmpe inflammation
- Infektioner er ofte den udløsende faktor i den autoimmune kaskade af begivenheder, så det er vigtigt at have et husapotek til at støtte immunforsvaret i at færdiggøre infektioner
- Dysbioser kan påvirke immunsystemets tolerance negativt, både over for omverdenen (allergier) og over for kroppens egne væv (autoimmunitet)
Utæt tarm, leaky gut
Utæt tarm forekommer, når den tynde, encellede barriere mellem tarmindholdet bliver stresset og ødelagt, så store molekyler kan trænge igennem og udløse immuninflammatoriske reaktioner. Dette igangsætter ofte en ond cirkel af inflammation, fordøjelsesbesvær og diverse skavanker, der kan føre til autoimmune diagnoser. Disse er tit mange år undervejs, diagnostisk, så man kan have det rigtig skidt længe, når disse mønstre er i spil.
Udvikling af utæt tarm er et samspil af mange faktorer, herunder overforbrug af antibiotika, som belaster normalfloraen, alkohol, tobak, stress, sukker, forarbejdet mad med tilsætningsstoffer og konserveringsmidler, medicin som non-steroide antiinflammatoriske stoffer (smertestillende NSAID-produkter), uopdaget glutenintolerance og kraftig sportsudøvelse, som alt sammen skaber grobund for, at tarmens overfladeceller glider lidt fra hinanden.
De kortkædede fedtsyrer skaber gunstige forhold
Kortkædede fedtsyrer, SFCA, er vigtige for tarmoverfladens integritet. SFCA er små molekyler (mindre end glucose) og optages generelt som byttehandel med bicarbonat, så miljøet i tarmen bliver mindre surt/ irritativt, når SCFA optages:
- Eddikesyre (acetat), som udgør ca. to tredjedele. Den bruges i leveren som energikilde til dannelse af andre fedtsyrer, kolesterol og som byggesten til at danne de aminosyrer, kroppen selv danner. Omkring en tredjedel omsættes af hjertet, fedtvævet og musklerne. Fibre øger andelen af eddikesyre, og dette er en blodsukkerneutral energikilde, der ikke bidrager til inflammation.
- Propionsyre (proprionat) udgør ca. en fjerdedel, omsættes også i leveren og kan bruges som byggesten til at danne sukker/glucose, men det er en langsom proces, som ikke direkte kan aflæses på blodsukkeret. Stivelse øger andelen af propionsyre.
- Smørsyre (butyrat) udgør op til 10 pct., optages direkte i tarmens celler, dvs. bruges som energi til selve tarmslimhinden.
Udover at virke som energikilde har SCFA mange cellefunktionsregulerende funktioner, blandt andet dæmpes blodsukkerudsving, insulins fedt-deponerende virkning dæmpes, og balancen mellem fedtdannelse/deponering og fedtforbrænding forbedres. Samlet giver dette en antiinflammatorisk effekt.
Strategier for at modificere autoimmunitet
- Kosten skal være antiinflammatorisk med højt indhold af omega 3-fedtsyrer, mange grønne grøntsager, bær og urter, nødder, fuldkorn efter tålsomhed og bælgfrugter, gerne rodfrugter og kilder til resistent stivelse, der virker som præbiotika for de gavnlige bakterier
- En kost med flere fibre og mindre fedt dæmper den inflammatoriske og dysbiotiske tendens ved inflammatorisk tarmsygdom (Colitis Ulcerosa). Ulmus Rubra, Probiotic ILD eller Performance fra NDS er gode bidrag til heling af disse processer.
- Probiotikatilskud påvirker tarmslimhindens celler, dæmper inflammationsaktiviteten og opbygger barrierefunktionerne, ved bl.a. at øge produktionen af butyrat (smørsyre), en kortkædet fedtsyre, der produceres fra kostens fibre. Det gælder hele NDS- serien af både probiotika og collagen, at de bruges tilpasset den øvrige indikation.
- Butyrat har mange gavnlige virkninger, bl.a. at ernære tarmslimhinden og virke helende på inflammation i nervesystemet. Bifidobakterier (Breve, Bifidum og Longum) og Lactobacillus Paracasei øger butyrat ved at fermentere resistent stivelse. Probiotic Classic, AA/D, Barrier, Performance, S-60, Probiolax, Sib-X, OsteoCare, Ezy-Move kan alle forbedre butyrat-produktionen.
- Lactobacillusplantarum afbalancerer immunsystemet signifikant ved at øge niveauet af antiinflammatorisk interleukin 10 (IL-10), samtidig med at proinflammatoriske cytokiner IFN-γ og TNF-α dæmpes. Probiotic Classic, ILD, AA/D, OsteoCare, Ezy-Move.
- Samspillet og reguleringen mellem det medfødte og det erhvervede immunforsvar er afgørende for at afslutte infektioner og dysbioser, der kan virke som autoimmune triggere.
- I dyremodeller, der bruges i forhold til dissemineret sclerose-forskning, er der påvist, at både Lactobacillus Brevis og Lactobacillus Reuteri dæmper udviklingen af autoimmun inflammation, Probiotic Barrier, Performance, S-60. Reuteri gør det ved at dæmpe TH1 og Th17 pathways i T-cellesystemet, OsteoCare.
- Der bør altid udredes for tungmetaller, mineralubalancer og miljø-toksiner og udrenses, alt efter hvad man finder, med fx Xenosulf og relevante kostplaner og -tilskud med fokus på vævsspecifikke collagener.

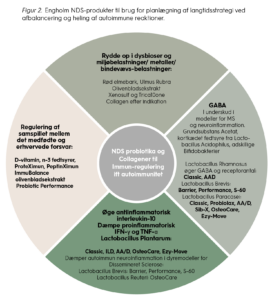
Engholm NDS har en lang række produkter, der med fordel kan anvendes som led i en heling af autoimmune reaktioner og -lidelser/-sygdomme, se figur 2.
Du kan finde en litteratur- og referenceliste til artiklen på www.sund-forskning.dk
Litteratur
Nguyen CN, Kim SJ. Dermatitis Herpetiformis: An Update on Diagnosis, Disease Monitoring, and Management. Medicina (Kaunas). 2021;57(8):843. Published 2021 Aug 20. doi:10.3390/medicina57080843
De-Autoimmune-Faktaark-om-autoimmune-sygdomme.pdf (psoriasis.dk)
Vojdani, Aristo. “A Potential Link between Environmental Triggers and Autoimmunity.” Autoimmune Diseases 2014 (2014): n. pag.
De Luca F, Shoenfeld Y. The microbiome in autoimmune diseases. Clin Exp Immunol. 2019 Jan;195(1):74-85. doi: 10.1111/cei.13158. PMID: 29920643; PMCID: PMC6300652
Naozumi Ishimaru. A multilateral study of the pathogenesis of organ-specific autoimmune diseases August 2012. Journal of Oral Biosciences 54(3):124–127 10.1016/j.job.2012.05.001
Mourad Aribi. Introductory Chapter: Immune System Dysfunction and Autoimmune Diseases March 2017. In book: Immunopathogenesis and Immune-based Therapy for Selected Autoimmune Disorders 10.5772/67671
Anaya Juan-Manuel, Ramirez-Santana Carolina, Alzate Maria A., Molano-Gonzalez Nicolas, Rojas-Villarraga Adriana. The Autoimmune Ecology. Frontiers in Immunology. VOL7, 2016 https://www.frontiersin.org/article/10.3389/fimmu.2016.00139 DOI=10.3389/fimmu.2016.00139
Khan M. Firoze, Wang Hui. Environmental Exposures and Autoimmune Diseases: Contribution of Gut Microbiome Frontiers in Immunology VOL10.2020 https://www.frontiersin.org/article/10.3389/ fimmu.2019.03094 DOI=10.3389/fimmu.2019.03094
Aristo Vojdani, Kenneth Michael Pollard, Andrew William Campbell Environmental Triggers and Autoimmunity Autoimmune Diseases 2014:798029 10.1155/2014/798029
Proal AD, Albert PJ, Marshall TG. The human microbiome and autoimmunity. Curr Opin Rheumatol. 2013;25(2):234-240. doi:10.1097/BOR.0b013e32835cedbf.
Manfredo Vieira S, Hiltensperger M, Kumar V, et al. Translocation of a gut pathobiont drives autoimmunity in mice and humans. Science. 2018;359(6380):1156-1161. doi:10.1126/science.aar7201.
Zhao W, Peng C, Sakandar HA, Kwok L-Y, Zhang W. Meta-analysis: randomized trials of Lactobacillus plantarum on immune regulation over the last decades. Front Immunol. 2021;12:643420. doi:10.3389/fimmu.2021.643420
Fritsch J, Garces L, Quintero MA, et al. Low-fat, high-fiber diet reduces markers of inflammation and dysbiosis and improves quality of life in patients with ulcerative colitis. Clin Gastroenterol Hepatol. 2021;19(6):1189-1199. doi:10.1016/j.cgh.2020.05.026.
Xu H, Liu M, Cao J, et al. The dynamic interplay between the gut microbiota and autoimmune diseases. J Immunol Res. 2019;2019:7546047. doi:10.1155/2019/7546047..
He Baokun, Hoang Thomas K., Tian Xiangjun, Taylor Christopher M., Blanchard Eugene, Luo Meng, Bhattacharjee Meenakshi B., Freeborn Jasmin, Park Sinyoung, Couturier Jacob, Lindsey John William, Tran Dat Q., Rhoads Jon Marc, Liu Yuying Lactobacillus reuteri Reduces the Severity of Experimental Autoimmune Encephalomyelitis in Mice by Modulating Gut Microbiota. Frontiers in Immunology VOL10;2019
https://www.frontiersin.org/article/10.3389/fimmu.2019.00385
Sokovic Bajic, S. Mihajlovic, D. Radojevic, D. Popovic, J. Djokic, S. Stanisavljevic, M. Lazarevic, Dj. Miljkovic, P. Ruas-Madiedo, N. Golic, M. Tolinacki, Characterization of pH resistance and the proteolytic activity of GABA producing Lactobacillus brevis BGZLS10-17 in preparation of fermented milk beverage and the effects on the symptoms of the experimental autoimmune encephalomyelitis J. Serb. Chem. Soc. (2019) https://doi.org/10.2298/
Dansk tekst
Tarmceller med normale tight junctions mellem cellerne
Utæt tarm med inflammation




